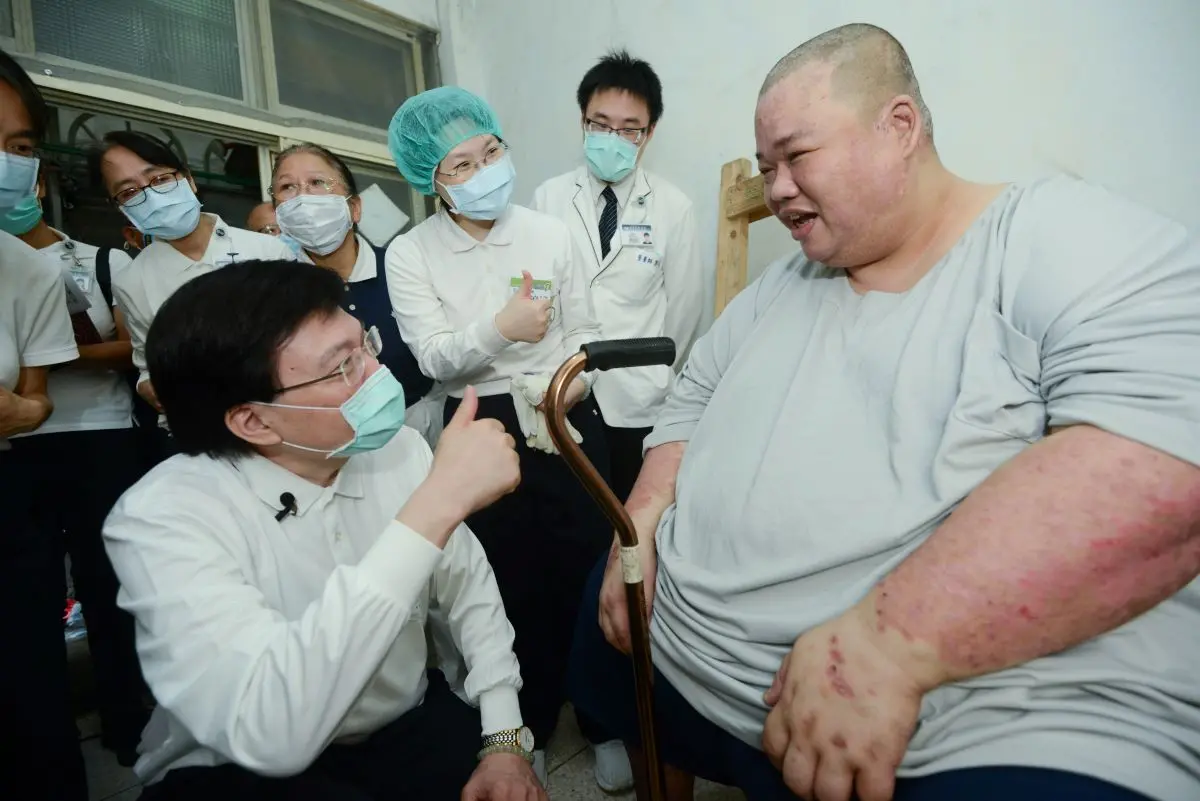
45歲吳先生從小體重超標,小六即重達90公斤,成年後一度飆破280公斤,曾長達6年足不出戶。台北慈濟醫院醫護團隊與志工5年前介入協助,除透過飲食控制、運動訓練逐步減重,並接受縮胃手術,術後再切除多餘皮膚,如今已降至80公斤,整個人煥然一新。
台北慈濟一般外科主治醫師張健輝表示,當時吳先生的治療方案,是先瘦到150公斤左右再接受外科手術,這目標在2023年達成,隨即執行縮胃手術,今年再由整形外科切除4.5公斤的贅皮,時至6月初,他的體重已降至80公斤並持續下降。

▲吳先生在2025年6月已瘦至80公斤,且體重持續下降中,與身後剪影對比驚人。(圖/台北慈院提供)
對於吳先生接受的縮胃手術,張健輝指出,是透過腹腔鏡垂直切除部分胃部,保留其功能區域,可減少約5~6成體重,併發症低於1%,且風險相比胃繞道手術較低,不過術後仍需病人自律維持體重,否則復胖率約3成。
針對手術原理,張健輝解釋,在於調控飢餓與飽足荷爾蒙的分泌,而術後因胃排空加快,食物提前進入小腸,刺激飽足訊號傳送至大腦下視丘,自然不易感到飢餓,進而降低進食量。
張健輝強調,並非人人都適合減重藥物或手術,因內分泌失調、代謝異常等因素都可能導致肥胖,故建議先接受詳細評估再決定方案;此外,他表示,多數民眾低估肥胖風險,但根據國健署定義,BMI大於24即為過重,超過27為肥胖,不應輕忽。
張健輝呼籲,肥胖是慢性疾病的一種,不只是外觀問題,也與高血壓、糖尿病、心血管疾病密切相關。若有減重需求,應諮詢專業醫療團隊,以適合的方式解決方為上策。
我是廣告 請繼續往下閱讀

對於吳先生接受的縮胃手術,張健輝指出,是透過腹腔鏡垂直切除部分胃部,保留其功能區域,可減少約5~6成體重,併發症低於1%,且風險相比胃繞道手術較低,不過術後仍需病人自律維持體重,否則復胖率約3成。
針對手術原理,張健輝解釋,在於調控飢餓與飽足荷爾蒙的分泌,而術後因胃排空加快,食物提前進入小腸,刺激飽足訊號傳送至大腦下視丘,自然不易感到飢餓,進而降低進食量。
張健輝強調,並非人人都適合減重藥物或手術,因內分泌失調、代謝異常等因素都可能導致肥胖,故建議先接受詳細評估再決定方案;此外,他表示,多數民眾低估肥胖風險,但根據國健署定義,BMI大於24即為過重,超過27為肥胖,不應輕忽。
張健輝呼籲,肥胖是慢性疾病的一種,不只是外觀問題,也與高血壓、糖尿病、心血管疾病密切相關。若有減重需求,應諮詢專業醫療團隊,以適合的方式解決方為上策。